
2015. 01. 30
2014년 12월에 발간된 2013년 국민건강통계에 따르면 국내의 성인 10명 중 1명에서 당뇨병이 발병한다고 한다. 당뇨병환자에게 지속적인 혈당조절은 매우 중요한 치료목표이며 혈당조절은 주로 경구용 혈당강하제를 통해 이루어지고 있다. 메디컬포커스에서는 국내에 출시되어 있는 경구용 혈당강하제의 특징을 약물군별로 정리함으로써 임상에서의 제제 선택에 도움이 되고자 한다.
제2형 당뇨병의 치료목표
제2형 당뇨병의 치료목표는 적절한 수준으로 혈당치를 관리하고 심혈관계 위험요인을 줄이는 것이다.
당뇨병 환자에서 정상 수준의 혈당범위를 유지하는 것은 혈관합병증 발생위험을 유의하게 낮출 수 있음이 입증되어 있다. 미국당뇨병학회(American Diabetes Association, ADA)/유럽당뇨병학회(European Association for the Study of Diabetes, EASD) 가이드라인에서는 대부분의 환자에서 당화혈색소(HbA1c) 수치를 7% 이하로 유지하도록 제시하고 있다(대한당뇨병학회에서는 6.5% 이하를 권고). 목표 HbA1c 수치를 유지하기 위해서는 공복혈당을 70~130 mg/dL, 식후혈당(식후 90~120분)을 180 mg/dL 미만으로 유지하여야 한다.
목표 HbA1c 수치는 심혈관계 합병증과 저혈당 위험을 동시에 고려하여 개별 환자에 따라 달라질 수 있다. 고령자, 잔여 기대수명이 짧은 자(일반적으로 5년 미만), 중증의 저혈당을 자주 겪는 환자는 목표 HbA1c 수치를 더 높게(8% 미만) 설정하여야 한다. 반면, 수술전후, 심근경색 환자, 임부, 급성질환자는 목표치를 낮추는 것이 더 유익한 것으로 보고된다. 혈당조절과 더불어 심혈관계 위험을 낮추기 위해 금연, 적절한 혈압의 유지, 혈중지질수치 감소, 식이요법, 운동 등도 반드시 병행하여야 한다.
경구용 혈당강하제의 분류 및 특징
제2형 당뇨병 환자의 혈당조절에는 대부분 경구용 혈당강하제가 사용된다.
출시되어 있는 경구용 혈당강하제의 종류는 다음과 같다.
| 주요 기전에 따른 구분 | 해당 약물군 |
|---|---|
| 인슐린 분비 촉진제 | Sulfonylurea계 Meglitinide계 |
| 인슐린 감수성 개선제 | Biguanide계 Thiazolidinedione계 |
| 탄수화물 소화 억제제 | α-glucosidase 억제제 |
| 인크레틴 기반 제제 | DPP-4 (dipeptidyl peptidase-4) 억제제 GLP-1 (glucagon-like peptide-1) 수용체 효능제 (주사제) |
| 포도당 재흡수 억제제 | SGLT-2 (sodium glucose cotransporter-2) 억제제 |
각 약물군의 특징을 아래 정리하였다. 단, GLP-1 (glucagon-like peptide-1) 수용체 효능제는 주사제 제형만 존재하므로 본문에서 다루지 않는다.
• Sulfonylurea계
| • 특징/기전 |
|
|---|---|
| • 효과 | – HbA1c 1.0~2.0% 감소 |
| • 장점 | – 혈당강하효과가 크다. – 장기간 안전성이 확립되어 있다. |
| • 단점 | – 시간이 지남에 따라 혈당강하효과가 투여초기에 비해 점차 감소한다.
|
| • 해당성분 | – Glibenclamide, gliclazide, glimepiride, glipizide
|
• Meglitinide계
| • 특징/기전 |
|
|---|---|
| • 효과 | – HbA1c 0.5~1.5% 감소 |
| • 장점 | – 혈당강하효과가 sulfonylurea와 유사하거나 약간 낮다. – 식후혈당을 낮추는 데 있어 sulfonylurea보다 더 효과적이다. |
| • 단점 | – Sulfonylurea계와 마찬가지로 저혈당 발생 및 체중증가 위험이 있다. – Sulfonylurea에 비해 고비용이나 이를 상회하는 유의한 치료학적 이점은 없다. – 하루 3번 식사시 복용하는 약물로 복용순응도가 낮다. |
| • 해당성분 | – Mitiglinide, nateglinide, repaglinide, – HbA1c 감소시키는데 있어 repaglinide가 nateglinide보다 더 효과적이다. |
• Biguanide계
| • 특징/기전 |
|
|---|---|
| • 효과 | – HbA1c 1.0~2.0% 감소 |
| • 장점 | – 혈당강하효과가 크다. – 체중을 증가시키지 않으며 저혈당 발생위험이 낮다. – 임상에서의 투여경험이 많아 장기간 안전성이 확립되어 있다. |
| • 단점 | – 설사, 구역/구토, 복부경련 등의 위장장애가 흔하다. – 치명적인 이상반응인 젖산혈증이 드물게 나타날 수 있다. – 비타민 B12의 흡수를 방해하여 결핍증상을 유발할 수 있다. – 다수의 금기상황(만성신질환, 산증, 저산소증, 탈수 등)이 존재한다. |
| • 해당성분 | – Metformin |
• Thiazolidinedione계
| • 특징/기전 |
|
|---|---|
| • 효과 | – HbA1c 0.5~1.4% 감소 |
| • 장점 | – 저혈당 발생위험이 다소 낮다. – 지질수치를 긍정적으로 개선시킨다(pioglitazone). |
| • 단점 | – 체중을 증가시키는 경향이 있다. – 말초부종, 심부전, 골절(특히 여성)의 발생위험이 높다. – 안전성 우려가 존재한다. (rosiglitazone: 심혈관계 위험성, pioglitazone: 방광암 발생위험 증가) |
| • 해당성분 | – Pioglitazone, rosiglitazone |
• α-glucosidase 억제제
| • 특징/기전 | – α-glucosidase를 억제하여 소장에서 탄수화물의 소화와 흡수를 억제한다. – 혈당강하효과가 크지 않고 내약성이 좋지 않아 일차치료로 권고되지 않는다. |
|---|---|
| • 효과 | – HbA1c 0.5~0.8% 감소 |
| • 장점 |
|
| • 단점 | – 다른 혈당강하제에 비해 혈당강하효과가 낮다. – 고창(가스), 설사 등의 이상반응이 흔하게 발생한다. – 하루 3번 식사시 복용하는 약물로 복용순응도가 낮다. |
| • 해당성분 | – Acarbose, voglibose |
• DPP-4 (dipeptidyl peptidase-4) 억제제
| • 특징/기전 |
|
|---|---|
| • 효과 | – HbA1c 0.5~0.8% 감소 |
| • 장점 | – 저혈당 위험이 낮고 내약성이 우수하다. – 체중을 증가시키지 않는다. |
| • 단점 | – 장기간 안전성이 확립되지 않았으며 췌장염에 관한 안전성 우려가 있다. – 비교적 고비용이다. |
| • 해당성분 | – Alogliptin, gemigliptin, linagliptin, saxagliptin, sitagliptin, vildagliptin |
• SGLT2 (sodium glucose cotransporter-2) 억제제
| • 특징/기전 |
|
|---|---|
| • 효과 | – HbA1c 0.5~0.7% 감소 |
| • 장점 |
– 수축기/이완기 혈압을 낮춘다(2~4/1~2 mmHg). |
| • 단점 | – 장기간 안전성이 확립되지 않았으며 생식기 감염, 요로감염의 발생률이 위약에 비해 높다. – 이뇨효과로 인한 체액고갈이 나타날 수 있어 고령자, 이뇨제 복용자에게 주의가 필요하다. – 비교적 고비용이다. |
| • 해당성분 | – Dapagliflozin, empagliflozin, ipragliflozin |
제2형 당뇨병의 치료전략
미국당뇨병학회(ADA)/유럽당뇨병학회(EASD)에서 제시한 제2형 당뇨병의 치료전략의 일반적인 권고내용은 아래와 같이 요약할 수 있다. 치료법의 선택 순서는 상단에서 하단 순이며 상황에 따라 동일한 단계 내에서 치료법 변경을 시도할 수 있다. 약물군 또는 성분을 선택할 때에는 환자선호도, 환자·ž질환ž·약물 특징을 고려하여야 한다.
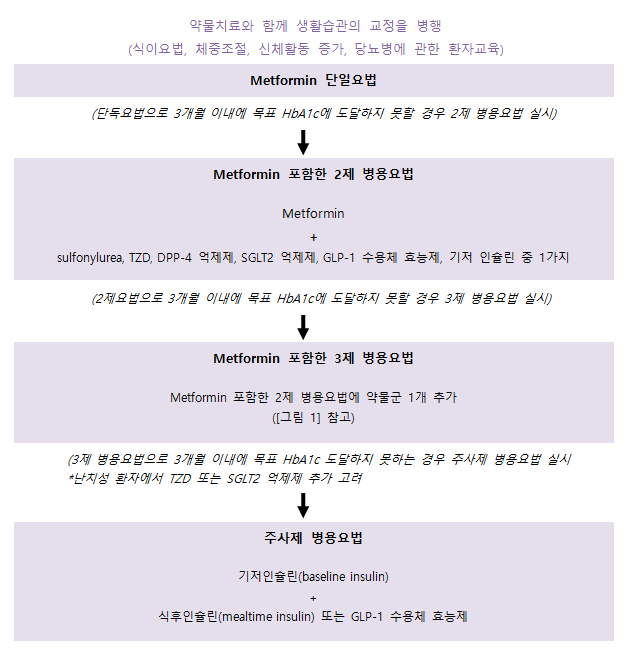 |
|
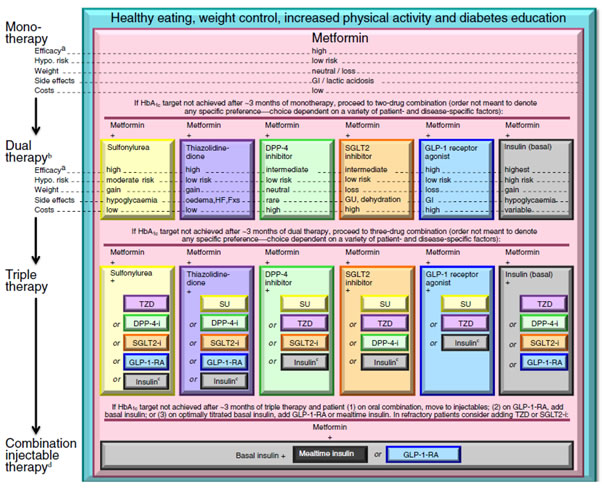 [그림 1] 제2형 당뇨병 치료전략: 일반적 권고사항
[그림 1] 제2형 당뇨병 치료전략: 일반적 권고사항
국내 제품정보
• 단일제
| 약물군 | 성분명 | 제품 예 |
|---|---|---|
| Sulfonylurea계 | Glibenclamide | 다오닐 정 |
| Gliclazide | 디아미크롱 정, 디아미크롱 서방정 | |
| Glimepiride | 아마릴 정 | |
| Glipizide | 다이그린 정 | |
| Meglitinide계 | Mitiglinide | 글루패스트 정 |
| Nateglinide | 파스틱 정 | |
| Repaglinide | 노보넘 정 | |
| Biguanide계 | Metformin | 글루코파지 정, 글루코파지 XR 서방정 |
| Thiazolidinedioine계 | Pioglitazone | 액토스 정 |
| Rosiglitazone | 아반디아 정 | |
| α-glucosidase 억제제 | Acarbose | 글루코바이 정 |
| Voglibose | 베이슨 정 | |
| Sulfonylurea계 | Alogliptin | 네시나 정 |
| Gemigliptin | 제미글로 정 | |
| Linagliptin | 트라젠타 정 | |
| Saxagliptin | 온글라이자 정 | |
| Sitagliptin | 자누비아 정 | |
| Vildagliptin | 가브스 정 | |
| SGLT-2 억제제 | Dapagliflozin | 포시가 정 |
| Empagliflozin | 자디앙 정 (출시예정) | |
| Ipragliflozin | 슈글렛 정 (출시예정) |
• 복합제
| 약물군 | 성분명 | 제품 예 |
|---|---|---|
| Sulfonylurea계 + Biguanides계 | Glibenclamide + Metformin | 글루코반스 정 |
| Gliclazide + Metformin | 글루파콤비 정 | |
| Glimepiride + Metformin | 아마릴엠 정 | |
| Meglitinide계 + Biguanides계 | Mitiglinide + Metformin | 다이아엠 정 |
| Thiazolidinedioine계+ Biguanides계 | Pioglitazone + Metformin | 액토스메트 정 |
| Rosiglitazone + Metformin | 아반다메트 정 | |
| α-glucosidase 억제제 + Biguanides계 | Voglibose + Metformin | 보그메트 정 |
| DPP-4 억제제+ Biguanides계 | Gemigliptin + Metformin | 제미메트 서방정 |
| Linagliptin + Metformin | 트라젠타듀오 정 | |
| Saxagliptin + Metformin | 콤비글라이즈 서방정 | |
| Sitagliptin + Metformin | 자누메트정, 자누메트 XR 서방정 | |
| Vildagliptin + Metformin | 가브스메트 정 | |
| Sulfonylurea계 + Thiazolidinedioine계 | Glimepiride + Pioglitazone | 액토스릴 정 |
| Glimepiride + Rosiglitazone | 아반다릴 정 | |
| DPP-4 억제제 + Thiazolidinedioine계 | Alogliptin + Pioglitazone | 네시나액트 정 (출시예정) |
Reference
- KIMSOnLine (http://www.kimsonline.co.kr)
- Medscape Reference (http://reference.medscape.com)
- UpToDate (http://www.uptodate.com)
- MICROMEDEX Healthcare Series (2015) Truven Health Analytics Inc.
- 2013 국민건강통계. 보건복지부, 질병관리본부, 2014년 12월
- 대한당뇨병학회 진료지침, 2013
- Silvio E. Inzucchi et al. Management of Hyperglycemia in Type 2 Diabetes, 2015: A Patient-Centered Approach. Update to a Position Statement of the American Diabetes Association and the European Association for the Study of Diabetes. Diabetes Care. 2015;38:140–149.
- American Diabetes Association. Standards of medical care in diabetes. Diabetes Care. 2014;37 Suppl 1:S14.
- Rodbard HW, Jellinger PS, Davidson JA, et al., Statement by an American Association of Clinical Endocrinologists/American College of Endocrinology consensus panel on type 2 diabetes mellitus: an algorithm for glycemic control. Endocr Pract. 2009;15:540-59.
- Hasan FM et al. SGLT2 inhibitors in the treatment of type 2 diabetes. Diabetes Res Clin Pract. 2014:104(3);297-322.
조수진 | KIMS 학술팀
sjcho@kims.co.kr
- 20383 휘문56회 이병철 당구회 정기모임 2015-02-04
- 20382 휘문56회 이상균 일본에서의 생활을 전하며~~! 2015-02-04
- 20381 휘문56회 서갑수 휘문56산우회 '15년 02월 정기산행(제240회차) 및 시산제 안내 2015-02-03
- 20379 휘문63회 정종구 2/8(일)바둑모임안내 2015-02-03
- 20378 휘문60회 나영길 추억의 옛 서부영화 39편 2015-02-03
- 20377 휘문북부교우회 최원복 2015 서울대 고교별 합격자 현황 2015-02-03
- 20376 휘선회 이순실 경구용 혈당강하제 한눈에 보기 2015-02-02
- 20375 휘문60회 나영길 어사 박문수 야담 2015-02-02
- 20374 휘문56회 장용이 휘산회 제238차 산행 태백산(56산후교우회) 2015-02-02
- 20373 대뉴욕 휘문동문회 서만석 참신한 아이디어 들 ~ 2015-02-02

